近日,我院婦科手術團隊為一巨大宮頸粘膜下肌瘤合并哮喘病史患者成功施行“腹式全子宮切除術+雙側附件切除術”,患者術后恢復良好,對我院醫療技術贊不絕口。
52歲的李女士,十年前查出患有子宮肌瘤,一年前出現下腹部間斷性疼痛,可自行緩解,并在下腹部能摸到一塊腫物,經期也有延長,但都沒接受規范治療。今年9月底李女士在當地醫院體檢時被告知除了子宮前壁有肌瘤以外,宮頸處偏低的位置粘膜下也有一個巨大肌瘤,需手術治療。由于李女士患有慢性支氣管炎病史40余年和支氣管哮喘病史30余年,且平素未規律用藥,手術難度大、合并癥嚴重,當地醫院建議至上級醫院治療,患者慕名前來我院婦科就診。
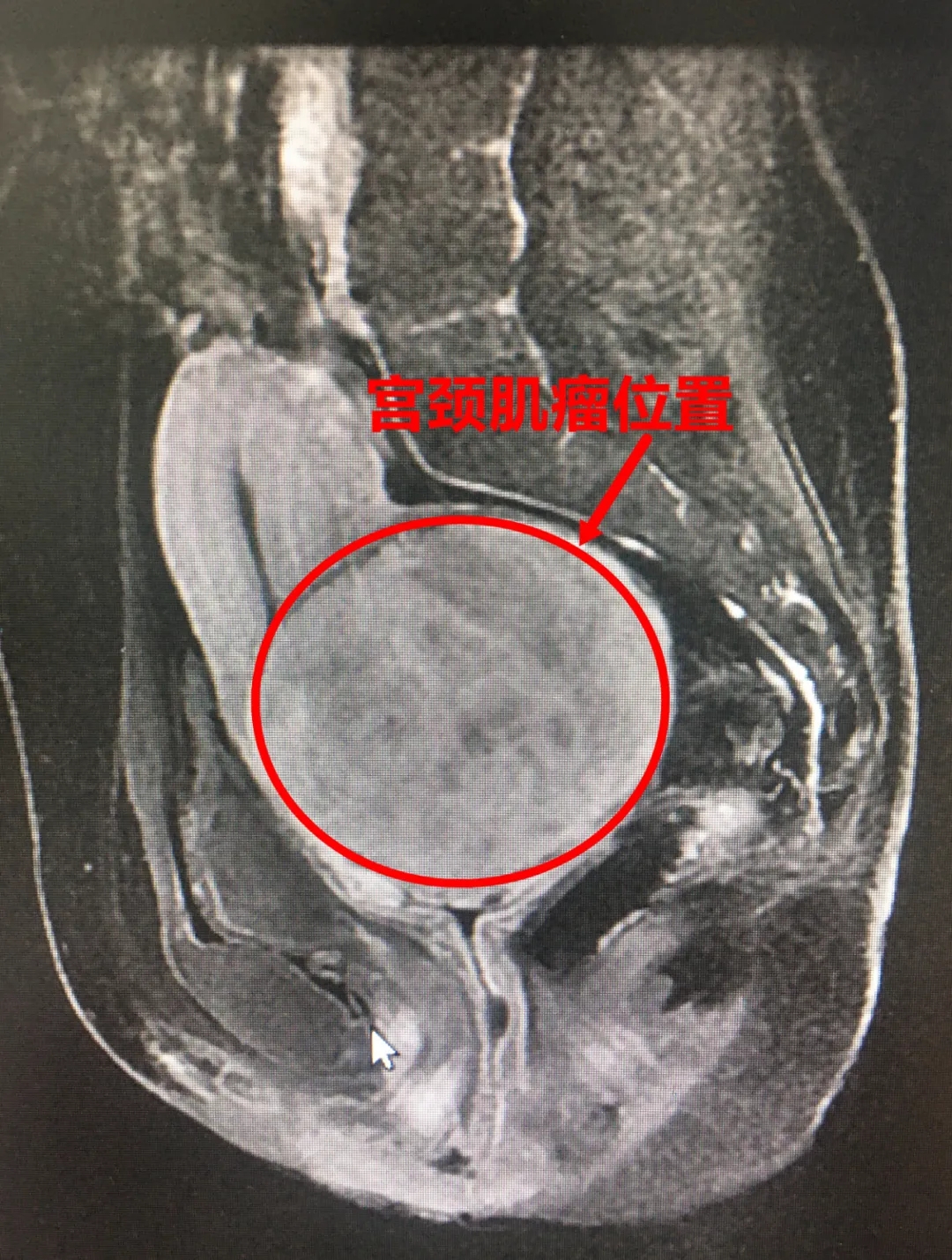
來院后,李女士哮喘嚴重,該科醫師徐麗偉不需要聽診器就能聽到哮鳴音。經完善相關檢查,患者肺功能提示中重度阻塞性通氣功能障礙,肺最大通氣量僅有預計值43%;MRI提示子宮前壁肌瘤17mm*15mm*18mm,左附件有一個17*13mm囊腫,宮頸處肌瘤91mm*82mm*83mm。這如同胎兒頭般大小的肌瘤需要手術摘除,考慮到患者自身還有嚴重的支氣管炎和哮喘病,徐麗偉立刻上報科室主任張圓圓。考慮患者宮頸肌瘤與周圍血管、輸尿管等組織關系密切,且有合并癥,手術風險大,為保證患者生命安全,張圓圓立即組織多學科會診,并組織科室反復討論患者的手術方式、術中可能出現的并發癥及應對措施和替代方案,以期提高手術的安全性,減少并發癥的發生。呼吸與危重癥康復科二病區主任郭俊華詳細了解患者情況后,建議術前通過藥物控制哮喘。經過藥物干預,患者哮喘得到了有效緩解,在征得家屬同意后,張圓圓決定為患者行“腹式全子宮切除術+雙側附件切除術”。
術前請麻醉醫師會診,評估手術風險,該患者氣道高敏感性,平素聞到油煙等刺激性氣味、冷空氣就會誘發哮喘,麻醉過程中對呼吸道刺激無疑會增加哮喘發作的風險,救治不及時就有生命危險。以下這些因素都會增加哮喘發作概率:手術室過低的體溫及消毒氣體氣味的刺激會增加哮喘發作概率;術中使用兩三種甚至更多的麻醉藥物,哮喘的發作概率會大大提高;氣管插管,這個操作對患者的氣道是直接的刺激,即使給予很好的麻醉深度,或者麻醉醫生的操作非常熟練、輕柔,也都可能誘發哮喘;即使安全度過手術期,在麻醉復蘇的過程中,拔出氣管導管、吸痰等操作也會誘發。經過麻醉團隊討論、制定詳細的方案,盡量降低麻醉操作引起的應激反應,選擇合適的麻醉方法和藥物,隨時準備處理可能出現的危險。
完善術前準備后,張圓圓帶領科室團隊,和麻醉與圍術期醫學科醫師尚平平緊密配合,克服手術難度,控制患者呼吸道壓力,張圓圓與徐麗偉仔細剝離宮頸肌瘤,尋找被擠壓離開正常位置的輸尿管及子宮血管,通過細致認真的操作,按照術前的既定方案順利把宮頸這個巨大肌瘤從盆底拔了出來,術中出血少,未出現并發癥,術中及拔管后患者哮喘未發作,術后患者平安轉回病房進一步治療,現已康復出院。
據張圓圓介紹,宮頸肌瘤是子宮肌瘤的特殊類型,發生率約占子宮肌瘤的2.2%~8%。宮頸肌瘤生長部位低,或長入腹膜下或闊韌帶內,緊靠周圍血管、輸尿管及其他盆腔臟器,血供豐富,使周圍臟器移位,擾亂正常解剖,增加手術難度和并發癥的發生率。李女士體內這么大的宮頸肌瘤,是她上班二十多年來第一次遇到,腫物周圍組織被壓、組織界限不清,術中稍有不慎,極有可能出現大出血,并且患者患有嚴重哮喘,如何降低麻醉操作引起的應激反應,降低手術風險,使患者順利完成手術,對所有人都是一個挑戰。
專家溫馨提醒大家,廣大女性實時關注自己的健康,患有子宮肌瘤的女性朋友也不用過度緊張。謹遵醫囑,定時檢查,可以及時掌握肌瘤的情況,比如肌壁間、漿膜下、闊韌帶等處肌瘤相當較大也可能沒有臨床癥狀,而粘膜下肌瘤,有時很小也會導致月經不調,尤其對于特殊部位比如宮頸肌瘤、闊韌帶肌瘤,需及時就醫。